VIDEO | Giornata dell’Epilessia, in Italia ne soffrono 500mila persone
ROMA - Diffidenza e vergogna sono le sensazioni più diffuse tra coloro che soffrono di crisi epilettiche. Mentre la paura è
ROMA – Diffidenza e vergogna sono le sensazioni più diffuse tra coloro che soffrono di crisi epilettiche. Mentre la paura è il sentimento che pervade piuttosto le famiglie dei pazienti o chi si trova ad assistere a una crisi epilettica altrui e non sa come prestare adeguato soccorso. Sì perché l’epilessia è una patologia ancora poco conosciuta che genera troppi luoghi comuni e finisce per condizionare in maniera importante la quotidianità di molti adulti e bambini. Per questo ogni anno, il secondo lunedì di febbraio, in tutto il mondo, si celebra l”International Epilessia Day’ un evento nato proprio allo scopo di promuovere la consapevolezza dell’epilessia.
L’idea è anche quella di evidenziare, tutti insieme, i problemi che affliggono le persone affette da questa patologia, le loro famiglie e gli accompagnatori. Per capire meglio di cosa si parla, delle indagini a cui è bene sottoporsi e i tipi di trattamento esistenti, l’agenzia Dire ha intervistato Marta Piccioli dell’Ambulatorio Epilessie dell’ospedale San Filippo Neri – Asl Roma 1.
– Che cos’e’ l’epilessia e come si manifesta?
‘L’epilessia è una delle malattie neurologiche più diffuse tanto da esser stata annoverata dall’Organizzazione Mondiale della Sanità come patologia sociale. Inoltre, si stima che nei paesi industrializzati una persona su cento ne sia affetta tanto che si contano milioni di persone che soffrono in Europa di cui 500mila soltanto in Italia. Questa patologia si manifesta attraverso le crisi epilettiche che sono dovute a una alterazione dei neuroni cerebrali, le cellule più importanti del nostro cervello, che comunicano attraverso scambi biochimici e generano delle correnti elettriche. Quando per vari motivi questa ipereccitabilità incrementa possono originarsi le crisi epilettiche’.
– Quanti tipi di crisi epilettiche ci sono?
‘Esistono diversi tipi di epilessia, proprio per questo si parla di ‘epilessie’ e non di ‘epilessia’. Nel 2017 l’Ilae ha stilato e pubblicato una nuova classificazione per questa patologia anche per rendere più comprensibili alcuni termini per i pazienti. Innanzitutto va chiarito che le epilessie vengono distinte in due gruppi, quelle focali, quando i neuroni ipereccitabili prendono un’area circoscritta del cervello, e quelle generalizzate. In queste ultime si ha il coinvolgimento simultaneo e bilaterale di alcune zone più vaste dell’encefalo. Tra quelle focali vanno poi distinte ulteriormente quelle con conservazione della consapevolezza da quelle che non ne hanno. Che cos’è questa consapevolezza? E’ la capacità che ha il paziente di ricordare ciò che è successo durante la crisi, di poterlo descrivere e riuscire inoltre a interagire con gli altri. Se questi elementi sono presenti allora parliamo di crisi focali a consapevolezza conservata, diversamente si parlerà di crisi focali a coscienza alterata. Le crisi focali a loro volta vengono suddivise in crisi focali motorie e non motorie e questo dipende dal fatto se all’esordio della crisi ci siano o meno sintomi motori. Secondariamente queste manifestazioni possono coinvolgere un’area più estesa dell’encefalo e vengono definite bilaterali tonico-cloniche, che un tempo venivano definite ‘parziali a secondaria generalizzazione’. Le generalizzate poi si distinguono a loro volta in motorie e non motorie. Quella più conosciuta tra le motorie è la crisi di ‘grande male’, il paziente emette un urlo cade a terra, produce le scosse tonico-cloniche con conseguente compromissione totale della coscienza. E poi vi sono quelle non motorie che si identificano con le assenze, tipiche dei bambini, che si ‘incantano’ e perdono coscienza per un breve periodo ma tendenzialmente non cadono a terra. A volte però lo specialista non riesce a classificare tutte le tipologie di crisi perché dal racconto che ci forniscono i testimoni dell’accaduto o i pazienti stessi non riusciamo comunque a definire se le crisi siano di tipo focale o generalizzate. In questo caso vengono classificate come sconosciute e possono riportare sintomi motori o meno’.
– Quando e’ necessario che il paziente si sottoponga a visita specialistica?
‘Il paziente si deve recare dallo specialista quando ci sono dei disturbi della consapevolezza, delle alterazioni di coscienza, come ad esempio nel caso di cadute a terra senza ricordo dell’accaduto, morsicatura della lingua, cuscino bagnato di saliva o sporco di sangue, ovvero quando possono verificarsi dei sintomi riconoscibili che fanno comprendere che si è davanti ad una crisi epilettica. In tal caso è bene che il paziente si rivolga a uno specialista dell’epilessia. Gli epilettologi sono presenti in tutto il territorio nazionale. Molti colleghi afferiscono alla Lice, la Lega Italiana contro l’Epilessia che è l’organo preposto in Italia a ‘parlare’ di questa patologia. Ci sono inoltre centri per la diagnosi e la cura del paziente epilettico che lo seguono in tutto l’iter diagnostico e successivo follow-up’.
– Come si deve comportare un soggetto che assiste ad una crisi epilettica?
‘Iniziamo con la crisi generalizzata di ‘grande male’, quella che desta più preoccupazione nell’immaginario collettivo cioè quando il paziente emette un urlo, cade a terra e si irrigidisce, produce delle scosse e poi gradualmente riprende coscienza. Se possiamo, in tal caso, evitiamo di far battere il capo al paziente, se invece lo troviamo già a terra cerchiamo di mettere qualcosa di morbido sotto la testa come ad esempio un cuscino, un maglione, un giaccone insomma qualunque cosa e allo stesso tempo dobbiamo allontanare tutti gli oggetti contundenti contro cui il soggetto potrebbe urtare e farsi male. E’ necessario controllare quanto tempo dura la crisi. In genere non durano più di due minuti. Al termine di questa fase si devono slacciare tutti gli indumenti stretti, togliere gli occhiali e mettere il paziente in posizione di sicurezza, ovvero su un lato, in questo modo sarà facilitata la respirazione in quanto dalla bocca usciranno la saliva schiumosa che si è prodotta durante la crisi e il sangue, nel caso in cui si sia morso la lingua. Sicuramente non ci si deve mettere intorno perché in quel momento il paziente sarà confuso e avrà bisogno di qualche minuto per riprendersi. Inoltre non va assolutamente aperta la bocca nel tentativo di non fargli mordere la lingua o di fargliela cadere all’indietro. Tutte manovre scorrette che rischiano di far perdere le dita al soccorritore e al paziente comportare la lussazione della mandibola o un’avulsione dentaria. Parimenti per le crisi focali, con compromissione della consapevolezza, se il paziente deambula non lo si deve bloccare ma cercare di evitare che si faccia male e controllare il tempo di durata della crisi. Passato il peggio è necessario notificare l’accaduto nel caso in cui il paziente non si sia accorto di nulla. Quando chiamare il Pronto soccorso? Nel caso in cui sia un evento non noto al soggetto per forza di cose si vada al 112, la crisi può essere sintomatica di un qualunque fatto neurologico ed è necessaria quindi una diagnosi. Oppure nel caso di un paziente epilettico noto, quando le crisi durano più di cinque minuti e si ripetono una dietro l’altra configurando uno ‘stato epilettico’ che va gestito in ospedale. Inoltre quando a seguito di una crisi che si risolve in breve tempo permangono però dei traumi o il soggetto ha difficoltà nella respirazione. Anche in questi casi è necessario recarsi al Pronto soccorso. Mentre in tutti gli altri episodi, con risoluzione pronta delle crisi ed esenti da traumi, soprattutto nel caso di un paziente epilettico noto, non è necessaria l’ospedalizzazione’.
– Che tipo di esami diagnostici esistono?
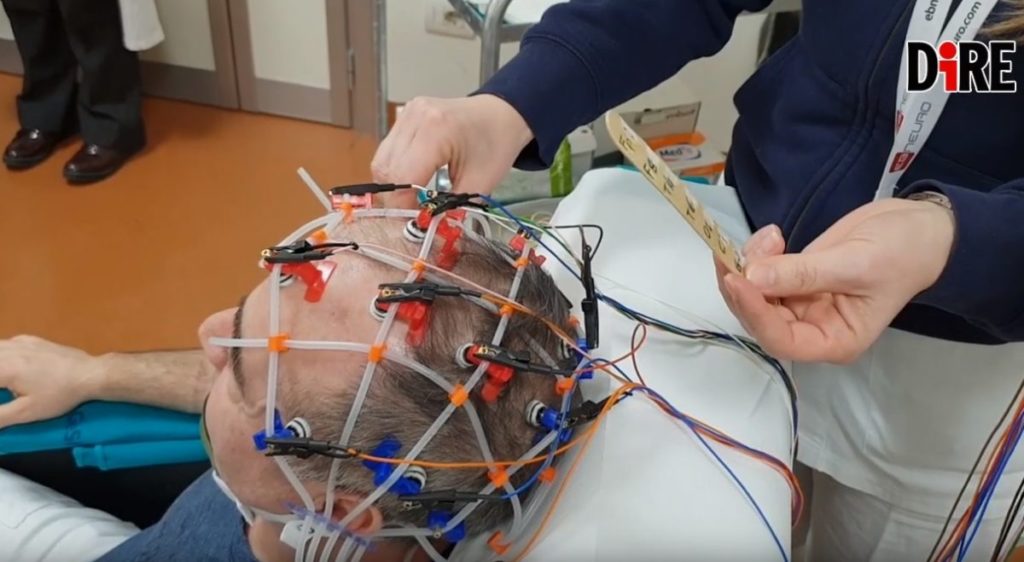
‘Per eseguire diagnosi di epilessia si parte dalla storia clinica del paziente. E’ preferibile che l’anamnesi avvenga in presenza di chi ha assistito alla crisi epilettica in modo da poter raccontare gli episodi dall”esterno’ mentre il paziente racconterà ciò che lui ha ‘avvertito’. Sicuramente l’esame diagnostico per eccellenza è l’elettroencefalogramma, esame del tutto innocuo ed eseguito da tecnici di neurofisiopatologia applicando degli elettrodi sulla cute del paziente che registrano l’attività biolettrica cerebrale e confermano se ci sono delle alterazioni, delle anomalie e confermare o meno che si tratta di epilessia. L’esame può esser eseguito in diversi modi: l’esame basale con le prove di attivazione come la ventilazione forzata e la stimolazione luminosa intermittente. E poi ci sono gli elettroencefalogrammi, attivati con la deprivazione di sonno e quelli prolungati in cui il paziente può svolgere le sue attività abituali e hanno una durata che oscilla dalle 24 alle 48 ore. In tutti questi casi parliamo dunque di esami dinamici. Esiste poi anche il sistema di monitoraggio video Eeg che serve a correlare i fenomeni del paziente con la sua traccia encefalografica, quando dobbiamo valutare insomma se i fenomeni clinici presentati dal paziente hanno un correlato. Negli ultimi anni stanno prendendo sempre più piede le neuroimmagini, tra tutte la risonanza magnetica cerebrale che attualmente ci consente di vedere alcune alterazioni che un tempo non era possibile neppure immaginare di poter vedere. L’elettroencefalogramma dunque ci dice come funziona il cervello, mentre la risonanza magnetica ci dice ci fornisce l’immagine di come è fatto il cervello’.
– Quali sono invece i trattamenti possibili?
‘Il primo approccio è il trattamento farmacologico. Fino al 1990 avevamo molecole definite di ‘prima generazione’ a seguire sono state immessi sul mercato nuovi farmaci cosiddetti di ‘seconda generazione’ con effetti meno tossici e con minori interazioni tra i vari farmaci. In via generale quando si somministra un farmaco antiepilettico su un campione di 100 persone, 70 rispondono favorevolmente al trattamento e non hanno necessità di fare altro. Mentre il restante 30% di pazienti nonostante i farmaci continuano a presentare crisi epilettiche. In questo caso possiamo incominciare a parlare di farmacoresistenza, cioè quando il paziente segue adeguatamente la terapia e ha già sperimentato almeno due farmaci adeguati per il suo tipo di epilessia e comunque continua ad avere crisi. Che fare in questi casi? Possiamo aspettare nuove molecole perché la farmacoresistenza non durerà per sempre e troveremo sicuramente in futuro qualcosa da poter fare. Ma è chiaro in questi casi che la zona epilettogena, cioè l’area del cervello da cui originano le crisi non sia in un punto nobile del cervello e dunque il paziente va indirizzato se ci sono le condizioni a uno studio pre-chirurgico dell’epilessia. In casi selezionati il soggetto può andare incontro ad un intervento neurochirurgico. Il 70% degli operati inoltre acquisisce un buon controllo delle crisi. Rimane fuori un 30% di quei pazienti che non possono beneficiare della chirurgia e in tal caso ci sono terapie alternative tra cui le più note sono lo stimolatore vagale e la dieta chetogena. Il primo è un piccolo apparecchio che si mette sottocute a livello clavicolare che invia degli impulsi al nervo vago e la sua funzione è quella di modulare le crisi epilettiche, allo stesso modo la dieta chetogena eseguita in pochi centri sotto controllo di un nutrizionista è una dieta molto sbilanciata a livello lipidico carente di glucosio e proteine che mima il digiuno sul piano metabolico e serve a contenere le crisi’.
– Uno stile di vita attivo e un adeguata cura del sonno possono prevenire l’epilessia, oppure questa prescinde da tali fattori?
‘Nei soggetti predisposti la privazione di sonno, l’abuso di alcolici, l’uso di droghe – tra tutte la cocaina – e un eccessivo stress psico-fisico contribuiscono negativamente sulla patologia. Quindi nei pazienti che ne soffrono uno stile di vita sano deve essere sempre perseguito. Anche uno stile di vita attivo va consigliato, perché lo sport facilita non solo il movimento incide sul benessere fisico e anche neurologico del paziente migliorando l’inserimento sociale e l’autostima del soggetto’.
– Oggi, 11 febbraio, ricorre la Giornata mondiale contro l’epilessia. Che tipo di iniziative ci sono?
‘In occasione della Giornata internazionale contro l’epilessia qui a Roma organizziamo una serata teatrale per sensibilizzare le persone a uscire dall’ombra e da questa sensazione che spesso hanno i pazienti della vergogna e dello stigma contro l’epilessia. Quindi ci vedremo tutti – pazienti, parenti, operatori e medici – presso il teatro ‘Porta Portese’ alle 20.30 con Gigi Miseferi’.
Le notizie del sito Dire sono utilizzabili e riproducibili, a condizione di citare espressamente la fonte Agenzia DIRE e l’indirizzo www.dire.it




