Peso specifico, il sistema sanitario italiano
Il sistema sanitario italiano LEGGI L'INCHIESTA COMPLETAL’Italia non sembra essere molto preparata al fenomeno Dca: non si è dotata di

Il sistema sanitario italiano
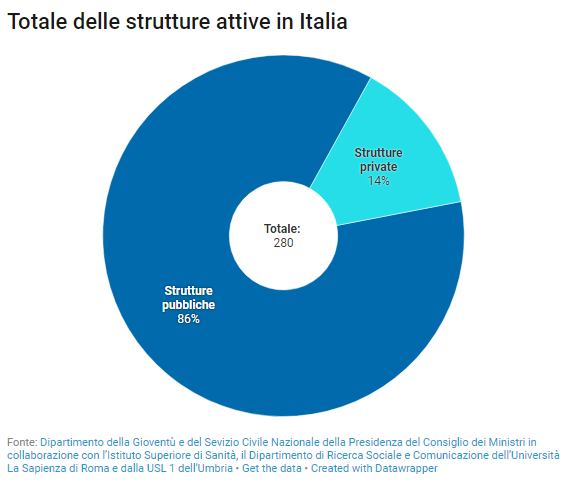
L’Italia non sembra essere molto preparata al fenomeno Dca: non si è dotata di un numero sufficiente di strutture specializzate nella cura dei Disturbi del Comportamento Alimentare. Gli ambulatori, i day hospital, gli ospedali e le residenze esistenti sul territorio sono pochi e distribuiti in maniera disomogenea lungo la penisola.
Alcune regioni, come il Molise, ne sono addirittura totalmente sprovviste. Le strutture presenti sul territorio sono per la maggior parte pubbliche e capita spesso di non trovare servizi adeguati o di avere difficoltà nell’accesso a causa delle lunghe liste d’attesa.
Le normative del ministero della Salute sulla cura dei Dca
 Le normative specifiche in materia di assistenza e cura dei Disturbi del Comportamento Alimentare (DCA) sono di competenza delle singole regioni, sui binari tracciati dalle linee guida nazionali del ministero della Salute.
Le normative specifiche in materia di assistenza e cura dei Disturbi del Comportamento Alimentare (DCA) sono di competenza delle singole regioni, sui binari tracciati dalle linee guida nazionali del ministero della Salute.
Il percorso normativo ebbe inizio nel 2008 quando si decise di verificare quale fosse lo stato dell’assistenza in materia di Dca a livello nazionale, con il progetto ‘Le buone pratiche di cura e la prevenzione sociale dei disturbi del comportamento alimentare’. Ma i pilastri normativi su cui effettivamente si sviluppò poi l’assistenza dei Dca sono altri tre: il rapporto dell’Istituto Superiore di Sanità, pubblicato nel 2012 a seguito della Conferenza Nazionale di Consenso sui Disturbi del Comportamento Alimentare negli adolescenti e nei giovani adulti, il Quaderno del ministero della Salute n. 17/22 del 2013 e il Quaderno del ministero della Salute n. 29 del 2017.
Se il Rapporto Istisan rileva sostanzialmente una carenza della valutazione degli aspetti internistici e nutrizionali, raccomandando una gestione multidimensionale e interdisciplinare dei Dca, è con i due Quaderni che si fissano i principi generali alla base del trattamento.
L’approccio interdisciplinare e la molteplicità dei contesti di cura sono fondamentali e rappresentano i cardini su cui poi si reggono i cinque livelli di intervento: medico di base, terapia ambulatoriale, day hospital, ricovero ospedaliero e riabilitazione residenziale.
Secondo un modello a passi successivi, i pazienti dovrebbero iniziare il percorso terapeutico dal livello di cura meno invasivo per poi accedere a quelli più intensivi in caso di mancato miglioramento, anche se questo non preclude la possibilità di trovare giovamento diretto dalle cure più intensive in base al livello di gravità della malattia.
Per ogni step vengono individuate diverse figure professionali, che mantengono uno specifico ruolo durante la terapia: i medici (psichiatri e neuropsichiatri infantili, medici con competenze nutrizionali, internisti, pediatri, endocrinologi), i dietisti, gli psicologi, gli infermieri, gli educatori professionali, i tecnici della riabilitazione psichiatrica e i fisioterapisti.
Lo sbilanciamento regionale dei servizi
Ogni regione, dunque, dovrebbe dotarsi di una rete di assistenza tale da garantire una cura adeguata per ciascun livello indicato: dovrebbe, cioè, fornire al paziente le strutture adatte alla sua patologia e il personale medico necessario a curarla.
Nel Quaderno n. 29, è definita come “fondamentale” la vicinanza dei pazienti al proprio territorio di residenza, per favorire sia l’efficacia sia la continuità delle terapie. Un requisito che ad oggi in Italia non può essere soddisfatto. L’assistenza dei Dca, infatti, si sviluppa sul territorio nazionale a “macchia di leopardo”: alcune regioni sono molto più attrezzate, altre risultano sprovviste delle strutture necessarie a garantire tutti e cinque i livelli di cura stabiliti.
Attualmente, ad esempio, sono solo dodici le strutture pubbliche per la riabilitazione residenziale presenti in Italia e la loro distribuzione è tutt’altro che omogenea. Le regioni del Sud e le isole sono le meno attrezzate e i pazienti sono costretti a curarsi lontano da casa, con tutte le conseguenze che ne derivano, dal punto di vista affettivo ed economico.
Sono molto le spese accessorie, da non sottovalutare perché non coperte dal Sistema Sanitario. Costi che aumentano soprattutto in caso di pazienti minorenni, che necessitano del supporto diretto e della presenza della famiglia, ‘obbligata’ a seguirli nel trasferimento.
La mancanza di dati aggiornati sul trattamento dei Dca in Italia
L’ultima ricognizione della normativa prodotta da ogni regione in materia di assistenza ai Dca, a cura dell’Agenzia Nazionale per i Servizi Sanitari Regionali (Agenas) e consultabile online, risale al 2009. Alla richiesta di materiale aggiornato, l’Agenzia rimanda al ministero della Salute, che a sua volta rinvia alla consultazione del rapporto sui ricoveri ospedalieri, aggiornato al 2017, in cui però sono solo riportati i dati di assistenza ospedaliera per età e genere.
Il ministero indica anche il monitoraggio Lea (Livelli Essenziali Assistenza), in cui sono riportati i dati dell’assistenza sanitaria nei diversi setting sulla base della cosiddetta ‘griglia Lea’. I Dca, però, non sono inseriti nella griglia, una carenza che da anni è al centro di polemiche. All’Istituto Superiore di Sanità, invece, a richiesta inoltrata al dipartimento ‘Doping e dipendenze’ non perviene risposta.
Un rimpallo senza fine che crea grandi difficoltà a chi intende intraprendere una ricerca sulla diffusione delle patologie del comportamento alimentare e sulla relativa assistenza fornita nel Paese, ma anche agli operatori del settore, che non riescono ad avere una fotografia chiara della situazione e a sviluppare strategie adeguate.
TORNA ALLA HOME DELL’INCHIESTA
I DISTURBI DEL COMPORTAMENTO ALIMENTARE
Le notizie del sito Dire sono utilizzabili e riproducibili, a condizione di citare espressamente la fonte Agenzia DIRE e l’indirizzo www.dire.it






